Образовательные цели
- После прохождения данного курса медицинский работник сможет:
- Разбираться в типах местных анестетиков, используемых в стоматологии, а также недостатках самых первых местных анестетиков
- Понимать недостатки, связанные с применением местной анестезии, с точки зрения пациента, а также имеющиеся аппликационные анестетики и способы их применения
- Знать и обсуждать применение компьютерных систем доставки анестетика для местной анестезии (CCLAD)
- Знать типы недавно внедренных инъекций и дополнительную роль CCLAD в применении данных технологий
Краткий обзор
Местные анестетики, в настоящее время представленные на рынке и используемые в стоматологии, являются наиболее безопасными и эффективными препаратами, используемыми в медицине для предотвращения и устранения боли. В 2006 году в США стоматологами было закуплено более 300 миллионов картриджей с местными анестетиками, следовательно, данная категория препаратом является наиболее распространенной в стоматологической практике. Недостатком, связанным с применением внутриротовой местной анестезии, является страх пациента перед уколами и воспринимаемая связь уколов с болью. Прогресс в данной области привел к применению компьютерных средств доставки анестетика для местной анестезии, позволяющих регулировать доставку и скорость потока местных анестетиков в месте введения, что сокращает потенциальный дискомфорт, связанный с проведением инъекций. Также внедрены новые технологии проведения инъекций, обеспечивающие надежную анестезию. В зависимости от техники и необходимой площади анестезии они не приводят к нежелательному обезболиванию внеротовых мягких тканей. Этим новым технологиям проведения инъекций способствуют компьютерные системы доставки анестетика для местной анестезии.
Введение
Пациенты давно ассоциируют стоматологию с болью. Страх боли действительно является самым важным фактором, останавливающим взрослых пациентов перед плановыми стоматологическими осмотрами, которому уступает даже финансовая сторона вопроса.
Стоматология может гордиться своей ролью, которую она играет в развитии искусства и науки обезболивания. Доктор Хорас Уэллс (Horace Wells), стоматолог из штата Коннектикут, первым начал применять анестезию в терапевтических целях, когда в декабре 1844 года он получил 100% оксид азота (N2O) перед удалением коренного зуба. Вскоре после внедрения N2O в практику вошли более сильнодействующие средства, такие как эфир и хлороформ. Они позволили безболезненно проводить медицинские и стоматологические хирургические процедуры под общей анестезией, вместо болезненного вмешательства без применения каких-либо средств. Позднее Джон Сноу (John Snow) (1813-1858) усовершенствовал анестезиологию, применив хлороформ в качестве седативного средства для облегчения болевых ощущений во время рождения последних двух из девяти детей Королевы Виктории, Леопольда в 1853 году и Беатрисы в 1857 году.
Местные анестетики
Карл Коллер (Carl Koller) (1857-1944), Австрийский офтальмолог, доказал действие кокаина в качестве местного анестетика в офтальмологической хирургии в 1884 году. Коллер капал раствор кокаина на поверхность глаза, обеспечивая аппликационную анестезию. Впервые во время операции пациент находился в сознании и не испытывал боли. В том же году в Балтиморе, штат Мэриленд,. Хирург Уильям Холстед (William Halstead) (1852-1922) ввел кокаин (с эпинефрином) в качестве анестезии нижнечелюстного альвеолярного нерва при удалении невромы. Подход Холстеда к анестезии нижнечелюстного альвеолярного нерва все еще считается «традиционной» техникой нижнечелюстной инъекции и преподается в стоматологических учебных заведениях всего мира. Кокаин, который считали «чудодейственным препаратом», позволил пациентам стоматологических и терапевтических клиник безболезненно проходить тяжелые хирургические процедуры, оставаясь в сознании. Препарат получил широкое распространение.
Желательные свойства анестезии
Препараты и техники, используемые для местной анестезии, должны обладать рядом свойств, таких как эффективность, безопасность и биосовместимость. Прочие свойства, желательные для идеального средства и техники, включают быстрое начало, достаточную продолжительность и глубину анестезии, обезболивание только целевых тканей и участков, быстрое прекращение действия, отсутствие побочных эффектов и противопоказаний, безболезненная доставка, также не вызывающая дискомфорт, и простая техника, не требующая или требующая минимального специального обучения.
Аминоэфиры (1906-1948)
К началу 1900-х увеличивалось число сообщений о случаях летального исхода после применения кокаина. Без ведома медицинского сообщества в то время кокаин, помимо местной анестезии, использовался в качестве сильнодействующего сердечно-сосудистого стимулятора, способного вызвать существенные нарушения со стороны сердечно-сосудистой системы.
Начался поиск эффективных и более безопасных препаратов. В 1898 году немецкий химик Альфред Эйнхорн (Alfred Einhorn) синтезировал прокаин, который в 1906 году начали продавать поз торговым наименованием Новокаин. После появления прокаина были представлены прочие аминоэфирные местные анестетики, включая тетракаин, хлорпрокаин и бензокаин. Прокаин стал «золотым стандартом», самым распространенным местным анестетиком в мире в терапевтической и стоматологической практике. К 1940-м годам недовольство прокаином росло. После введения пациентам прокаина с эпинефрином в концентрации 1:50 000 действие анестезии начиналось примерно через 15 минут, а продолжительность пульпарной анестезии составляла всего около 20 минут. Несмотря на то, что данные методы обеспечивали анестезию, продолжительность которой была достаточной для большинства стоматологических процедур в начале 1900-х, к 1940-м стоматология претерпела изменения, и приемы у дантиста становились все продолжительнее. Прокаин показал себя как ненадежный анестетик. Кроме того, важно отметить, что сообщения об истинной, подтвержденной и повторяющейся аллергии на вводимые эфиры поступали все чаще.
Аминоамиды (1948-настоящее время)
Новый класс местных анестетиков, аминоамиды, был представлен в Швеции в 1940-х.
В 1943 году шведский химик Нильс Лофгрен (Nils Lofgren) синтезировал лидокаин, который в 1948 году начали применять в стоматологии под торговым наименованием Ксилокаин. Действие данного препарата начинается раньше (3-5 минут), состав более надежен, а в сочетании с эпинефрином продолжительность действия существенно больше (продолжительность пульпарной анестезии около 60 минут). Лидокаин заменил прокаин в качестве «золотого стандарта» всего за несколько лет. Аллергия (истинная, подтвержденная и повторяемая) на амидные анестетики регистрируется настолько редко, что не представляет проблему в клинической практике применения данного ценного класса препаратов.
После лидокаина синтезировали и ввели в практику другие амиды. Мепивакаин (1956), прилокаин (1960), бупивакаин (1963) и этидокаин (1971) продавались в США в стоматологических картриджах. Артикаин (США, 2000) представляет собой последнее дополнение ассортимента местных анестетиков в американской стоматологии, однако, он ранее был доступен в других странах мира. В 2006 году было закуплено более 300 миллионов картриджей с местным анестетиком, вследствие чего данный класс препаратов стал наиболее распространенным в стоматологии.
Таблица 1. Развитие методов снятия боли и местной анестезии в стоматологии
| 1840-е | Оксид азота | Ингаляция |
| 1850-е | Хлороформ | Ингаляция |
| 1880-е | Кокаин | Аппликационная анестезия |
| 1900-е | Прокаин | Местная анестезия |
| 1940-е | Лидокаин | Местная анестезия |
| 1950-е | Мепивакаин | Местная анестезия |
| 1960-е | Прилокаин Бупивакаин |
Местная анестезия |
| 1970-е | Этидокаин | Местная анестезия |
| 2000 (США) | Артикаин | Местная анестезия |
Различные средства, используемые для местной анестезии, также применяются для аппликационной анестезии
Представленные в настоящее время на рынке местные анестетики (МА) представляют собой самые безопасные и эффективные препараты в медицине для предотвращения и снятия боли. Если местный анестетик наносится вблизи нерва, он обеспечивает анестезию. Большинство анальгетиков и анестетиков оказывают действие на центральную нервную систему, изменяя ответ пациента на болевой импульс в момент его достижения головного мозга. МА является единственным классом препаратов, предотвращающим фактическое достижение болевым импульсом головного мозга пациента.
Боязнь уколов и беспокойство
Несмотря на то, что действие МА направлено на предотвращение боли, слишком многие пациенты воспринимают введение МА как болезненную процедуру. Многие комики, включая У.К. Филдса (W.C. Fields), Билла Косби (Bill Cosby), Мистера Бина (Mr. Bean) (Роуэн Аткинсон (Rowan Atkinson)) и Тима Конуэй (Tim Conway), смешили аудиторию, описывая или изображая стоматологические инъекции.
Местные анестетики работают, однако, чтобы обеспечить достаточно глубокую анестезию для безболезненного проведения стоматологических (или иных хирургических) процедур, необходимо сделать укол. Для пациентов это представляет проблему. Дело не в картридже или шприце, а в игле. Существует страх, что игла вызовет боль при введении местного анестетика в слизистую оболочку ротовой полости. По сравнению с иглами, используемыми в обычной медицинской практике (размер 16, 18 или 20), в стоматологии обычно используют небольшие иглы, как правило 25, 27 или 30 размера. К сожалению, внутриротовые инъекции производятся в области тела с огромным количеством нервов, которая также является физиологически важной зоной для многих пациентов.
Клинические исследования показали, что используемые в стоматологии иглы вызывают меньшие болевые ощущения, чем иглы, применяемые в терапевтической практике.1,2 Кроме того, многие исследований доказали, что восприятие боли, вызванной уколом иглой размера 25, 27 и 30, неразличимо.3-5 Тем не менее, некоторые стоматологи используют более тонкие короткие или ультракороткий иглы 30 размера для проведения внутриротовых инъекций, которые создают ложное ощущение меньшей боли, по сравнению с использованием иглы большего размера.
С точки зрения пациентов стоматологических кабинетов, игла чаще всего представляет собой вызывающий наибольший страх элемент стоматологической процедуры. Способность стоматолога безболезненно ввести местный анестетик признана пациентами важнейшим фактором при выборе стоматолога.6 С учетом этих особенностей на протяжении многих лет делались попытки устранить потребность в инъекциях препаратов для устранения боли при проведении стоматологических процедур. Были введены безмедикаментозные техники, например, гипноз и акупунктура, но, несмотря на некоторый процент успеха, они не были приняты стоматологами и пациентами и не применяются в стоматологической практике для снятия боли.
Таблица 2. Восприятие стоматологов пациентами6
| 1 | Стоматолог, который безболезненно делает укол |
| 2 | Стоматолог, не причиняющий боль |
| 3 | Добрые, профессиональные, заботливые, приветливые и обходительные работники |
| 4 | Работает на время |
| 5 | «Доктор, это было самое тщательное стоматологическое обследование в моей жизни» |
| 6 | Стоматологи, которые слушают, разрешают задавать вопросы, спокойно воспринимают глупые вопросы |
| 7 | Пациенты довольны результатами |
| 8 | Своевременное экстренное обслуживание |
| 9 | Своевременный прием нового пациента для обследования |
| 10 | Высокий стандарт стерилизации |
Баллы от 1 до 10, где 1 – самый важный фактор
Аппликационные местные анестетики
Аппликационные анестетики обеспечивают анестезию мягких тканей (например, слизистые оболочки ротовой полости) на глубину 2-3 мм. Это позволяет безболезненно проводить первый этап проникновения в слизистую оболочку. Нанесение небольшого количества аппликационного анестетика на участок инъекции перед введением иглы является неотъемлемым этапом безболезненной инъекции.7 Концентрации аппликационных анестетиков превышают концентрации инъекционных препаратов. Например, лидокаин для инъекций представляет собой раствор 2%, а при местном нанесении в форме геля или мази обычно концентрация составляет 5%.
Бензокаин, самый распространенный аппликационный анестетик, используется в концентрации 20% (гель, мазь, аэрозоль). Недавно представленный препарат Ораквикс®, гель для аппликационной анестезии, является эвтектической смесью прилокаина и лидокаина с концентрацией каждого вещества 2,5%. Ораквикс представляет собой периодонтальный гель, который после помещения в форме жидкости аппликатором в периодонтальное пространство превращается в гель при температуре тела и анестезирует периодонтальные мягкие ткани, благодаря чему кюретаж проходит более комфортно.8-11 Недавно началось производство ароматизированных аппликационных анестетиков для применения в стоматологии. Трикаин Синий, Тридокаин, ТриоКаин и Профаунд для аппликационного применения являются составными аппликационными анестетиками, содержащими бензокаин, лидокаин и тетракаин.
Что касается вопроса, какой аппликационный анестетик наиболее эффективен, по мнению данного автора, при надлежащем применении (нанесение небольшого объема аппликационного препарата на сухие мягкие ткани не менее чем на 1-2 минуты), представленные в настоящее время на рынке аппликационные препараты обладают одинаковой эффективностью. Единственным существенно более эффективным аппликационным препаратом для местной анестезии является кокаин, поскольку, помимо эффективности в качестве аппликационного анестетика, он обладает уникальным сосудосуживающим действием. Аппликационные препараты кокаина не применяются в стоматологии.
Чрескожная электронейростимуляция (ЧЭНС) (1980-е)
Рисунок 1. Чрескожная электронейростимуляция
В 1980-х медицинскую методику проведения чрескожной электронейростимуляции (ЧЭНС) адаптировали к применению в стоматологии как способ отказа от инъекций МА для снятия боли – иными словами, был предложен метод снятия боли без иголок. ЧЭНС подает низкочастотные электрические импульсы (через электроды) в область вздутия (отека) (например, колено).12,13 Электростимуляция обеспечивает сокращение скелетных мышц, что приводит к откачке жидкости из области применения. Это ускоряет восстановление после повреждения. Электроды размещают внутри ротовой полости, а ток подают с более высокой частотой. Таким образом снимают боль. Плановые стоматологические процедуры, пломбирование, обработка корня и кюретаж проводились без боли у значительной части пациентов, применяющих ЧЭНС. При использовании в стоматологии ЧЭНС переименовали в электронную стоматологическую анестезию (ЭСА).14-16 Если применяют ЭСА, она работает хорошо. К сожалению, данная методика не обеспечивает достаточно надежный уровень надежности анестезии. Кроме того, внутриротовые электроды громоздки и должным образом не крепились на покрытые слюной слизистые оболочки ротовой полости. В результате пациенты испытывали моментальный электрический шок. Несмотря на то, что ЧЭНС остается крайне важной методикой в области физиотерапии и спортивной медицины, в стоматологии интерес ЭСА и ее применение сократились.
Vibraject
Vibraject использует для снижения болевых ощущений в процессе инъекций. Данный прибор работает за счет устройства с батарейным питанием, которое размещается вокруг обычного стоматологического шприца и подает серию мелких вибраций на кончик иглы в процессе введения местной анестезии. Было установлено, что Vibraject сокращает боль в ходе введения местной анестезии и не ограничивается только инъекционной методикой.
Компьютерные системы доставки анестетика для местной анестезии (1990-е – настоящее время)

Рисунок 2. Устройство Wand и наконечник
В середине 1990-х началась работа над системами доставки местной анестезии, которые включали компьютерные технологии для контроля скорости потока раствора анестетика через иглу. Сегодня эта концепция называется компьютерная система доставки анестетика для местной анестезии (CCLAD).17 Первое такое устройство, Wand™ (Milestone Scientific, Inc., Ливингстон, штат Нью-Джерси), было представлено в 1997 году. Система позволяла стоматологам или стоматологам-гигиенистам точно управлять размещением иглы кончиком пальца и доставлять МА с помощью системы, управляемой ногой. Легкий наконечник закреплен на имеющей форму ручки рукоятке, обеспечивающей пользователю усиленное тактильное ощущение и контроль, по сравнению с традиционным шприцем. Доступные скорости потока МА контролируются компьютером, следовательно, остаются неизменными в ходе всех выполняемых инъекций.
Wand представляет значительное изменение способа введения МА. Оператору нужно только сконцентрировать внимание на введении и размещении иглы, позволяя мотору в устройстве CCLAD ввести препарат с запрограммированной скоростью потока. Благодаря усиленному контролю, по сравнению со шприцем, и фиксированной скорости потока препарата МА, существенно повышается качество проведения инъекции, что доказано рядом клинических исследований применения устройств CCLAD в стоматологии.18-21 Растущее число клинических исследований в медицинской практике также подтверждают существенные преимущества технологии CCLAD.22-23
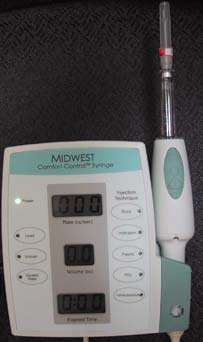
Рисунок 3. Comfort Control
Syringe
Д-р Марк Хохман (Mark Hochman) с коллегами первыми доказали существенно снижение восприятия боли при проведении инъекции с помощью системы CCLAD.24 В контролируемом исследовании приняли участие пятьдесят стоматологов с завязанными глазами (им делали укол). Они сравнивали стандартный ручной шприц и систему CCLAD (Wand) при проведении инъекции в нёбо. Сорок восемь (96%) участников предпочли инъекции, сделанные CCLAD. В целом восприятие боли сокращалось в два или три раза, по сравнению со стандартным ручным шприцем. Николсон (Nicholson) с соавторами провели рандомизированное клиническое исследование, в котором два оператора проводили четыре различных типа стоматологических инъекций, сравнивая CCLAD со стандартным шприцем.19 Было установлено, что средняя оценка дискомфорта во время инъекции была существенно ниже в группе CCLAD, по сравнению с ручным шприцем. Две трети пациентов в будущем хотели получать инъекции с помощью системы CCLAD. Исследователи, принявшие участие в данном исследовании, предпочитали делать все инъекции с использованием технологии CCLAD. Фукаяма (Fukayama) с соавторами провели контролируемое клиническое исследование, в котором оценивали восприятие боли при использовании системы CCLAD. Семнадцать из 20 участников сообщили о незначительных болевых ощущениях или их отсутствии по визуальной аналоговой шкале (ВАШ) при проведении инъекций в нёбо с использованием CCLAD. Авторы пришли к выводу, что «новая система обеспечивает пациентам комфортную анестезию и может быть хорошей альтернативой инъекциям с помощью традиционных ручных шприцев».20
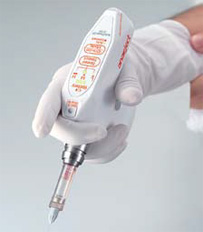
Рисунок 4. Anaeject
Имеется несколько систем CCLAD, включая систему Wand/CompuDent™, Comfort Control Syringe™, QuickSleeper™ и Anaeject™. Системы Comfort Control Syringe и Anaeject регулируют скорость инъекции, которая начинается медленно и ускоряется для минимизации боли. Comfort Control Syringe имеет пять запрограммированных скоростей для различных техник проведения инъекции. Данную систему можно использовать для всех видов инъекций. Anaeject имеет три запрограммированные скорости. CCLAD позволяет комфортно для пациента вводить МА практически во все зоны ротовой полости. Это очень важно в случае инъекции в нёбо, при которой уровень дискомфорта для пациента может быть существенным. Было установлено, что контролируемая компьютером доставка местной анестезии в случае инфильтрации нёбных дужек снижает уровень стресса и обеспечивает низкую болевую реакцию, которые соответствуют данным ощущениям после щечной инфильтрации без контролируемого компьютером введения.25 Анестезия носонёбного нерва может безболезненно проводиться у большинства пациентов.21-24
Новые техники выполнения инъекций
Две новые техники выполнения инъекций, AMSA26,27 и P-ASA,28-32 описаны с момента разработки CCLAD. Несмотря на то, что любая из них выполнима с использованием традиционного шприца с местным анестетиком, уровень дискомфорта для пациента минимизирует применение данных техник таким образом. Благодаря CCLAD обе техники стали достаточно популярными среди врачей и стоматологов-гигиенистов, поскольку уровень дискомфорта для пациента минимален.
AMSA
Анестезия переднего среднего верхнечелюстного альвеолярного нерва обеспечивает пульпарную анестезию верхнечелюстных резцов, клыков и премоляров со стороны инъекции.26,27 Анестезия мягких тканей охватывает все твердое нёбо на стороне инъекции и слизистую оболочку вокруг пяти анестезированных зубов. Важно отметить, что внеротовая анастезия при AMSA отсутствует. Это является преимуществом как для пациента (с функциональной и эстетической точки зрения), так и для врача в ходе косметических процедур (верхняя губа не падает).27 Перри (Perry) и Лумер (Loomer) представили данные, полученные в ходе одиночного слепого перекрестного исследования, в котором сравнивали CCLAD с традиционным шприцем для введения МА при удалении поддесневого и наддесневого зубного камня.
Двадцати участникам сделали анестезию переднего среднего верхнечелюстного альвеолярного нерва (AMSA). Баллы по инъекции AMSA показали существенную разницу в пользу контролируемого компьютером устройства (p<0,0001).21
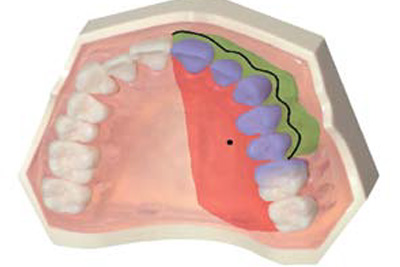
Рисунок 5. Анестезия, обеспечиваемая AMSA
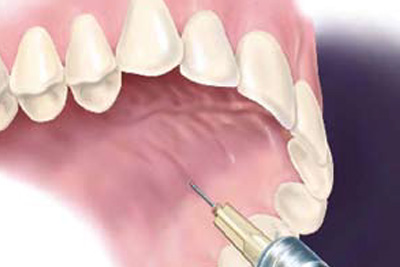
Рисунок 6. Анестезия нерва AMSA
P-ASA
Нёбная техника – анестезия переднего верхнечелюстного альвеолярного нерва – обеспечивает пульпарную анестезию шести передних зубов – от клыка до клыка с двух сторон, а также нёбной и губной стенки десны, а также слизистой оболочки, сращенной с надкостницей, и костей вокруг данных зубов. При применении AMSA второстепенная внеротовая анестезия не наблюдается.33
устройства (p<0,0001).21
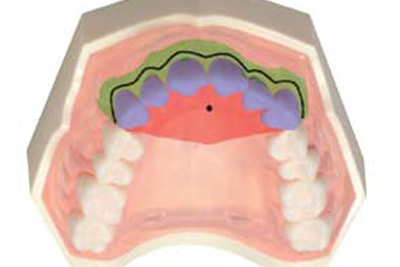
Рисунок 7. Анестезия, обеспечиваемая P-ASA
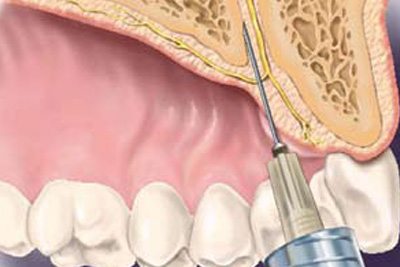
Рисунок 8. Анестезия нерва P-ASA
Инъекция в периодонтальную связку (PDL)
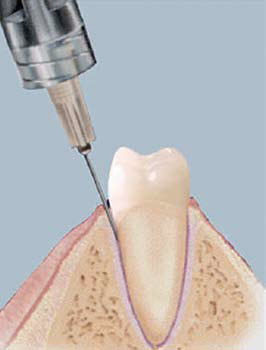
Рисунок 9. Место инъекции PDL
Еще одна техника проведения инъекций — инъекция в периодонтальную связку (PDL), также известная как интралигаментарная инъекция (ILI) – крайне полезна в случае необходимости обезболить один зуб на нижней челюсти.34 Традиционно вводят анестезию нижнечелюстного альвеолярного нерва (IANB), которая в случае успешного введения обеспечивает анестезию всех восьми зубов четверти, а также мягких тканей языка, нижней губы и щеки. Многие пациенты жалуются на степень и продолжительность остаточной анестезии мягких тканей после IANB, которая в случае применения содержащего эпинефрин МА может сохраняться до 5 часов после завершения лечения.35
Инъекция PDL обеспечивает пульпарную анестезию зуба, которая распространяется только на небольшой участок мягких тканей. При введении в нижнюю челюсть сопутствующая внеротовая или лингвальная анестезия отсутствует.
Несмотря на то, что PDL характеризуется высоким уровнем успеха, многие стоматологи считают, что такую анестезию сложно вводить, поскольку тяжело определить точное место для введения иглы (внутри или в начале PDL). Горький на вкус раствор МА также может вытечь из места введения в рот пациента. При использовании традиционного шприца необходимо действие высокого давления, чтобы доставить МА в плотные ткани, расположенные в месте инъекции PDL. В результате многие пациенты жаловались на болезненность инъекции PDL.36-38 Высокое давление также может привести к повреждению тканей, что подтверждается испытаниями на животных, гистологическими и клиническими исследованиями.39-41 Рекомендации по проведению инъекций PDL включали объем раствора 0,2 – 0,4 мл /корень.34
Тем не менее, исследования в педиатрической популяции показали, что применение Wand для компьютерной доставки местной анестезии в верхние резцы с помощью техники PDL имеет эффективность, аналогичную традиционной щечной инфильтрации. Пациенты чувствовали себя комфортно при использовании CCLAD и испытывали дискомфорт в случае традиционной методики.42
Внутрикостная анестезия

Рисунок 10. IntraFlow
Внутрикостная анестезия предполагает помещение местного анестетика непосредственно в губчатое вещество кости, прилегающее у зубу или зубам, требующим анестезии. Данная техника обеспечивает быстрое начало действия пульпарной анестезии. Используемые методы включают применение двухстадийных и одностадийных техник. В первом случае сначала используют бор для проникновения в кость с использованием малооборотного наконечника, а затем закладывают местную анестезию. В случае одностадийного метода (система доставки анестезии IntraFlow™) применяется малооборотный бор с иглой (перфоратор) и устройство для переливания, позволяющие проникнуть в кость и обеспечить немедленную подачу анестетика без необходимости проведения отдельного этапа. При данной технике скорость потока регулируется педалью ножного управления. Одно недавно проведенное исследование показало, что IntraFlow обеспечивает надежную анестезию задних нижних зубов у 13 из 15 участников, по сравнению с 9 из 15 участников в случае анестезии нижнечелюстного альвеолярного нерва.43
Single-Tooth Anesthesia (Анестезия в области одного зуба)
В 2006 году производители оригинальной CCLAD, Wand, представили новое устройство, Single-Tooth Anesthesia (STA™). STA включает технологию динамического измерения давления (DPS), которая обеспечивает непрерывный контроль давления на выходе раствора анестетика в режиме реального времени на протяжении всех фаз введения препарата44.
Рисунок 11. STA
Изначально технология было разработано для применения в медицинской практике для проведения эпидуральной анестезии,45,46 в STA используется версия DPS, адаптированная к стоматологии, как способ избежать проблем, связанных с инъекциями PDL,47 которая упрощает инъекции AMSA и P-ASA. Данную систему можно использовать для всех традиционных методов внутриротовых инъекций. В отличие от более ранних вариантов, STA имеет режим обучения, который дает устные разъяснения по эксплуатации устройства, а также функции использования нескольких картриджей и автоматического отведения картриджа.
При использовании STA для проведения инъекции PDL, наконечник иглы размещается в правильном анатомическом положении технологией DPS, контролирующей давление вне наконечника иглы. В случае инъекции PDL наконечник иглы проходит около и/или через ткани различной плотности, включая кость и неподвижную и подвижную часть десны.48 Система DPS подтверждает (звуковыми, визуальными и речевыми сигналами), что наконечник иглы находится в желаемом месте и не сместился в процессе введения препарата. DPS предупреждает пользователя, если происходит утечка МА (распространенная проблема при использовании традиционных шприцев для PDL) в результате неправильного размещения иглы, недостаточного давления рукой на шприц или внутренней утечки из картриджа или шприца.
Поскольку давление МА строго регулируется системой STA, можно ввести больший объем МА с повышенным комфортом и меньшим повреждением тканей, по сравнению с использованием традиционных шприцев или нажимных устройств для PDL.49 При использовании STA рекомендованные для PDL объемы МА составляют 0,9 мл лидокаина в случае однокорневого зуба и 1,8 мл в случае многокорневого зуба.
Если используется артикаин, дозировки для однокорневых и многокорневых зубов составляют 0,45 мл и 0,9 мл соответственно.
Заключение
Местная анестезия является основой методик контроля боли в стоматологии, а местные анестетики являются самыми безопасными и эффективными препаратами для предотвращения и снятия боли. Тем не менее, введение данных препаратом является самой пугающей и неприятной частью посещения стоматолога для большинства пациентов. Из всего оборудования для доставки МА игла вызывает наибольший страх. На протяжении долгих лет совершались тщетные попытки добиться достаточного с клинической точки зрения контроля боли без необходимости вводить препараты. При отсутствии такой возможности последние разработки в области систем CCLAD сделали доставку местной анестезии существенно более комфортными для пациентов, а с инъекциями PDL, AMSA и P-ASA – существенно более успешными. Способность производить безболезненные инъекции и желаемый уровень и продолжительности анестезии понизили уровни страха и стресса среди пациентов (следовательно, сократили стресс для медицинских работников) и способствуют соблюдению пациентами текущих и будущих стоматологических процедур.
Справочная литература
1. Brennan PA, Mackenzie N, Oeppen RS, Kulamarva G, Thomas GJ, Spedding AV. Prospective randomized clinical trial of the effect of needle size on pain, sample adequacy and accuracy in head and neck fine-needle aspiration cytology. Head Neck. 2007;29(10):919-22.
2. Daltrey IR, Kissin MW. Randomized clinical trial of the effect of needle gauge and local anaesthetic on the pain of breast fine-needle aspiration cytology. Br J Surg. 2000;87(6):777-9.
3. Jeske AH, Blanton PL. Misconceptions involving dental local anesthesia. Part 2. Pharmacology. Tex Dent J. 2002;119:310-4.
4. Hamburg HL. Preliminary study of patient reaction to needle gauge. NY State Dent J. 1972;38:425-6.
5. Flanagan T, Wahl MJ, Schmitt MM, Wahl JA. Size doesn’t matter: needle gauge and injection pain. Gen Dent. 2007;55(3):216-7.
6. De St. Georges J. How dentists are judged by patients. Dent Today. 2004;23(8):96-9.
7. Malamed SF. Basic Injection Technique, in Malamed SF. Handbook of Local Anesthesia. 6th edition, CV Mosby, St. Louis 2004.
8. Friskopp J, Nilsson M, Isacsson G. The anesthetic onset and duration of a new lidocaine/prilocaine gel intrapocket anesthetic (Oraqix) for periodontal scaling/root planing. J Clin Periodontol. 2001;28(5):453-8.
9. Donaldson D, Gelskey SC, Landry RG, Matthews DC, Sandhu HS. A placebo-controlled multi-centred evaluation of an anaesthetic gel (Oraqix) for periodontal therapy. J Clin Periodontol. 2003;30(3):171-5.
10. Al-Melh MA, Andersson L. Comparison of topical anesthetics (EMLA/Oraqix vs. benzocaine) on pain experienced during palatal needle injection. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2007;103(5):e16-20.
11. Al-Melh MA, Andersson L. Reducing pain from palatal needle stick by topical anesthetics: a comparative study between two lidocaine/prilocaine substances. J Clin Dent. 2008;19(2):43-7.
12. Smith MJ, Hutchins RC, Hehenberger D. Transcutaneous neural stimulation use in postoperative knee rehabilitation. Am J Sport Med. 1983;11:75-82.
13. Khadilkar A, Odebiyi DO, Brosseau L, Wells GA. Transcutaneous electrical nerve stimulation (TENS) versus placebo for chronic low-back pain. Cochrane Database Syst Rev. 2008;(4):CD003008.
14. Meechan JG, Gowans AL, Wellbury RR. The use of a patient-controlled transcutaneous electrical nerve stimulation (TENS) to decrease the discomfort of regional anaesthesia in dentistry. A randomized controlled clinical trial. J Dent. 1998;26(5):417-20.
15. Hochman R. Neurotransmitter modulator (TENS) for control of dental operative pain. J Am Dent Assoc. 1988;116:208-12.
16. Malamed SF, Quinn CL, Torgersen RT, Thompson W. Electronic dental anesthesia for restorative dentistry. Anesth Prog. 1989;36:195-7.
17. Proceedings of the 1st Annual Computer-Controlled Local Anesthesia Delivery (C-CLAD) System meeting. Introductory remarks. New Orleans, La., Feb 2008.
18. Gibson RS, Allen K, Hutfless S, Beiraghi S. The Wand vs. traditional injection: a comparison of pain related behaviors. Pediatr Dent. 2000;22:458-62.
19. Nicholson JW, Berry TG, et al. Pain perception and utility: a comparison of the syringe and computerized local injection techniques. Gen Dent. 2001;167-72.
20. Fukayama H, Yoshikawa F, Kohase H, Umino M, Suzuki N. Efficacy of anterior and middle superior alveolar (AMSA) anesthesia using a new injection system: the Wand. Quintess Int. 2003;34(7):537-41.
21. Perry DA, Loomer PM. Maximizing Pain Control. The AMSA Injection can provide anesthesia with few injections and less pain. Dimensions of Dental Hygiene. 2003;1:28-33.
22. Tan PY, Vukasin P, Chin ID, Ciona CJ, et al.The Wand local anesthetic delivery system. Dis Colon Rectum. 2001;44:686-9.
23. Landsman A, DeFronzo D, Hedman J, McDonald J. A new system for decreasing the level of injection pain associated with local anesthesia of a toe. Am Acad Podiat Med. 2001; Abstract.
24. Hochman MN, Chiarello D, Hochman CB, Lopatkin R, Pergola S. Computerized Local Anesthesia Delivery vs. Traditional Syringe Technique. NY State Dent J. 1997;63:24-9.
